Uno de los problemas del mundo moderno es que consideramos la alimentación como un placer. Es importante que cambiemos ese paradigma hacia una alimentación que nos provea de energías y las calorías acorde a nuestra actividad física.

Cargando...

Cargando...
PUBLICACIONES
Uno de los problemas del mundo moderno es que consideramos la alimentación como un placer. Es importante que cambiemos ese paradigma hacia una alimentación que nos provea de energías y las calorías acorde a nuestra actividad física.
La coronariografía, o angiografía coronaria, es un procedimiento diagnóstico, se lo realiza mediante la visualización a través de rayos X durante la inyección de medio de contraste iodado en las arterias, a través de un catéter. Al visualizar bajo rayos X se observan las coronarias, es decir, los vasos arteriales que rodean y nutren al corazón.
Es una alternativa para el tratamiento de la obesidad y es un procedimiento mínimamente invasivo que permite la pérdida de peso y reduce el apetito hasta por un año y medio. Este proceso es un tratamiento efectivo, de mínima invasión que ayuda a mejorar la salud y calidad de vida de nuestros pacientes. ¿Cualquier persona puede realizar este procedimiento? Está indicado para pacientes con obesidad grado I y II, pacientes con alto riesgo metabólico que no han logrado bajar de peso con dieta y ejercicio (tampoco con otros procedimientos bariátricos). ¿Es una cirugía? NO, es un procedimiento mínimamente invasivo por cateterismo. ¿Me dormiré con anestesia general durante el procedimiento? NO, se utiliza anestesia local en el sitio de la punción (mano o ingle). El paciente permanece despierto durante el procedimiento. ¿Con este procedimiento extirparán parte de mi estómago? NO, este procedimiento conserva toda la parte funcional del estómago, solo buscamos afectar directamente a la hormona del hambre durante un año y medio. ¿Qué es la hormona del hambre (Grelina-Ghrelin)? La hormona Grelina es también conocida como la hormona del hambre o del apetito. Al embolizar la arteria en el sitio que se segrega esta hormona, reduciremos el apetito del paciente y logrará controlar su ansiedad por comer en demasía. ¿Cómo es el proceso de recuperación, cuantos días me tengo que quedar hospitalizado? Este procedimiento se realiza de manera ambulatoria. El mismo día del procedimiento regresará a su casa bajo recomendaciones médicas. El post-quirúrgico es de máximo 3 horas. La recuperación es rápida y podrá regresar inmediatamente a realizar sus actividades ordinarias (salvo excepciones de actividad física forzosa que afecte el sitio de punción). ¿Hasta cuántos kilos por mes puedo bajar con este tratamiento? Entre 3 y 7 kg por mes, eso depende realmente de cada paciente. Mientras más masa corporal tenga, mayor será la pérdida de peso. Si tengo diabetes, ¿Podría realizarme este procedimiento? Por supuesto que SÍ, al ser un procedimiento de mínima invasión (sin cortes) es un tratamiento ideal para pacientes con enfermedades como diabetes e inclusive para pacientes hipertensos controlados que tengan sobrepeso que esté afectando su salud cardiovascular. ¿Cuáles son los riesgos de este procedimiento? Por ser un procedimiento mínimamente invasivo los riesgos son casi 0% en cuanto a complicaciones vasculares y hemorragias. «La disminución significativa en la cantidad de músculo esquelético destaca el hecho de que los pacientes que se someten a este procedimiento corren el riesgo de perder masa muscular”. Es por esto que nuestros pacientes son acompañados de un médico deportólogo y Nutricionista durante este proceso. Este equipo de médicos les enseñará cómo conservar su masa muscular durante el proceso de pérdida de peso. Lo que se busca es perder mayor masa grasa y no muscular. ¿Podría presentar síntomas después de realizarme este procedimiento? Sí, aunque en el 99% de pacientes es un procedimiento indoloro y que después de realizarlo no presenta ninguna molestia, hay un 1% de pacientes que sí presentan molestias como dolor en el estómago tipo cólico, náuseas y vómitos. Estos síntomas son transitorios, y al cabo de pocos días (2 o 3) desaparecerán con el uso de tratamientos con pastillas de uso común como antiinflamatorios y antiácidos. ¿Cuáles son los beneficios de este procedimiento? ¿Si me he realizado la MANGA GÁSTRICA, podría realizarme este procedimiento? Si, pero se recomendaría hacerlo después de 12 meses de cualquier cirugía bariátrica cuando se ha perdido el efecto en el control de peso (aumento de rebote). Este tiempo de espera es el ideal debido a que la cicatrización de la cirugía está resuelta por completo después de este tiempo.
Disminución de la hormona Grelina
Comparación con otros procedimientos

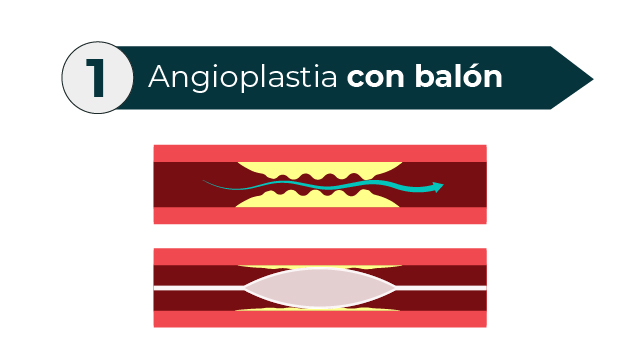
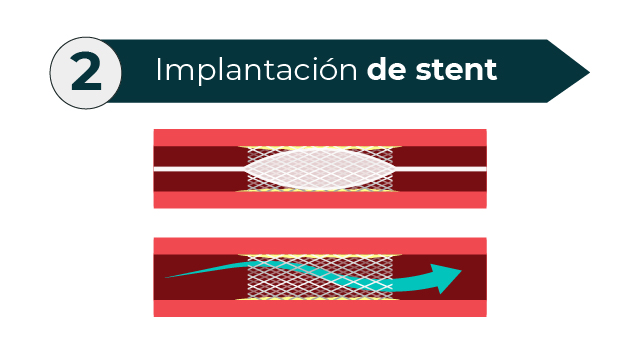
¿Qué es la enfermedad arterial periférica? La enfermedad arterial periférica es un problema circulatorio frecuente en el que las arterias estrechadas reducen el flujo sanguíneo a las extremidades. También es probable que la enfermedad arterial periférica sea un signo de una acumulación de depósitos grasos en las arterias (ateroesclerosis). Esta afección puede reducir el tamaño de las arterias y disminuir el flujo de sangre a tus piernas y, a veces, a tus brazos. ¿Cuáles son los síntomas de la enfermedad arterial periférica? Entre los signos y síntomas de la enfermedad arterial periférica se incluyen los siguientes: Si la enfermedad arterial periférica avanza, podrías incluso sentir dolor cuando estás en reposo o cuando estás acostado. Puede ser lo suficientemente intenso como para interrumpir el sueño. Dejar colgar las piernas sobre el borde de la cama o caminar por la habitación puede aliviar temporalmente el dolor. ¿Qué es la claudicación arterial periférica? Cuando padeces enfermedad arterial periférica, tus piernas o brazos, generalmente las piernas, no reciben un flujo sanguíneo suficiente para satisfacer la demanda. Esto provoca síntomas, como dolor en las piernas al caminar (claudicación). ¿Cuáles son los factores de riesgo de la enfermedad arterial periférica? Los factores que aumentan el riesgo de padecer la enfermedad arterial periférica comprenden: Las personas que fuman o tienen diabetes corren el mayor riesgo de padecer la enfermedad arterial periférica, debido a una disminución del flujo sanguíneo. ¿Cuáles son las complicaciones de esta enfermedad? ¿Cómo puedo evitar tener una enfermedad arterial periférica? Muchas personas pueden controlar los síntomas de la enfermedad arterial periférica y detener el progreso de la enfermedad a través de cambios en el estilo de vida, especialmente si dejan de fumar. Para estabilizar o aliviar la enfermedad arterial periférica: ¿En qué consiste la Angioplastía de Miembros Inferiores? En este procedimiento, se desliza un catéter a través del vaso sanguíneo hasta la arteria afectada. Allí, se infla un pequeño balón en la punta del catéter para aplanar el bloqueo sobre la pared de la arteria y volver a abrir la arteria, al mismo tiempo que esta se dilata y abre para aumentar el flujo sanguíneo. Tu médico también podría insertar en la arteria un tubo mallado (llamado stent) para ayudar a mantenerla abierta. Este es el mismo procedimiento que usan los médicos para abrir las arterias del corazón.
¿Es verdad que podría evitar una amputación si me realizo este tratamiento? Sin embargo habría que evaluar cada caso independientemente. Ya que existen casos aislados en los cuales se ha dejado avanzar mucho la enfermedad. ¿Cuál es el objetivo de este tratamiento? El tratamiento para la enfermedad arterial periférica tiene dos objetivos principales: En general, detener la evolución de la ateroesclerosis en todo el cuerpo para reducir el riesgo de ataque cardíaco y accidente cerebrovascular. ¿Qué exámenes debo de llevar a la consulta con el especialista? Requisito indispensable: Preparación para la consulta Es probable que en tu primera consulta tengas muchas dudas acerca del tratamiento. Como las consultas pueden ser breves, es aconsejable ir bien preparado. ¿Qué puedes hacer?

¿Qué debo hacer si sospecho que se ha agrandado mi próstata? Debe visitar a su médico urólogo, él es el médico que debe diagnosticar si usted tiene un agrandamiento de la próstata y determinar si es benigno o maligno. ¿Cuáles son los síntomas de un agrandamiento benigno de la próstata? ¿Cuáles son las ventajas de la Embolización Prostática frente a la cirugía tradicional? La Embolización de la Arteria Prostática es un tratamiento mínimamente invasivo que tiene muchas ventajas frente a la cirugía tradicional, entre ellas: Los hombres que se han sometido a Embolización de la Arteria Prostática han reportado alta satisfacción, con ausencia de incontinencia urinaria o efectos secundarios sexuales. ¿Este procedimiento me dejará una cicatriz quirúrgica? El único signo externo al que se someterán en este tratamiento es una pequeña marca de punción (no mayor a 2mm) en la muñeca o la ingle. ¿En qué consiste este tratamiento? El procedimiento se realiza en una sala especial, y es guiado por las imágenes de un sofisticado equipo de Angiografía Digital. Durante el procedimiento, el intervencionista hace una punción en la muñeca o en la ingle para insertar un tubo pequeño y delgado llamado catéter (<2 mm de diámetro) en una arteria y lo dirige a los vasos sanguíneos de la próstata. Una vez allí, el intervencionista bloquea el flujo sanguíneo de la próstata con microesferas (pequeñísimas partículas), privando a las células de la próstata de oxígeno y provocando la disminución de volumen de la glándula.
¿Cuándo se debe realizar este procedimiento?
¿Puedo tener vida sexual luego de este procedimiento?

La hipertrofia de la glándula prostática o agrandamiento de la próstata es un problema médico común en hombres mayores de 50 años.

NO ES UNA OPERACIÓN ABIERTA
El procedimiento comienza con una pequeña incisión en la parte superior del muslo o la muñeca para acceder a su sistema arterial.
Generalmente es un procedimiento ambulatorio y no se requiere anestesia general. Se administra un sedante suave, pero el paciente permanece despierto.
¿La embolización prostática puede curar el cáncer de próstata?
No, no puede curar el cáncer. Este procedimiento se utiliza únicamente en casos de agrandamiento benigno (no cáncer) de la próstata.
Después del procedimiento, ¿Cuántos días debo quedarme hospitalizado?
NINGUNO. El procedimiento de Embolización de la Arteria Prostática se lo realiza de manera ambulatoria. El mismo día después de 2 o 3 horas en observación post procedimiento el paciente regresa a su casa bajo recomendaciones médicas.
¿Cuáles son los riesgos de este procedimiento?
Los riesgos son menores y pueden aparecer síntomas transitorios (no más de una semana) de irritación urinaria como micción frecuente y/o difícil, dolor pélvico, sangre en la orina, y la mayoría se resuelven sólos al cabo de pocos días, sin necesidad de más tratamientos.
Preparación para la consulta
Es probable que en tu primera consulta tengas muchas dudas acerca del tratamiento. Como las consultas pueden ser breves, es aconsejable ir bien preparado.
¿Qué puedes hacer?
Haz una lista de tu información médica más importante, como otras enfermedades que puedas tener.
Haz una lista de todos los medicamentos, las vitaminas o los suplementos que estés tomando actualmente.
Escribe preguntas para hacerle al médico.
¿Qué exámenes debo de llevar a la consulta con el especialista?
Requisito indispensable:
Análisis de orina: El análisis de una muestra de orina puede ayudar a descartar una infección u otras afecciones que pueden ocasionar síntomas similares.
Análisis de sangre: Para descartar problemas renales.
Antígeno prostático libre en suero: El antígeno prostático específico es una sustancia que se produce en la próstata. Los niveles de antígeno prostático específico aumentan en casos de agrandamiento de la próstata. Sin embargo, los niveles elevados de antígeno prostático específico pueden deberse a procedimientos recientes, infección, cirugía o cáncer de próstata.
Ecografía prostática: Para este examen, se observa con una sonda ecográfica para medir y evaluar la próstata, la mayoría de veces por vía abominal.

Procedimiento que puede destruir los miomas sin necesidad de extirparlos mediante cirugía
¿Qué debo hacer si sospecho que tengo un mioma?
Debe visitar al ginecólogo. Éste debe diagnosticar si presenta o no miomas. A la consulta con el Dr. Carlos Soledispa usted debe traer una ecografía transvaginal con reporte de las medidas del mioma uterino y de preferencia con estudio doppler, examen que descarte cáncer uterino (Papanicolaou) y una biometría hemática completa (hemograma) más urea y creatinina para valoración de la función renal.
¿Cuándo se debe de realizar este procedimiento?
Generalmente cuando:
La cirugía es muy riesgosa para usted
Los miomas producen anemia a causa del sangrado menstrual abundante.
Tienes síntomas que te producen mucho malestar como dolor pélvico que no cede fácilmente, períodos demasiado abundantes, prolongados o dolorosos, manchado o sangrado entre periodos menstruales, dificultad para vaciar la vejiga.
Si desea conservar su útero, o busca quedar embarazada en algún momento.
¿Me puedo realizar este procedimiento si tengo varios miomas?
Si se puede. La embolización puede usarse para tratar miomas múltiples y de gran tamaño.
¿Cuáles son las complicaciones por tener Miomas Uterinos y no tratarlos a tiempo?
Aunque los fibromas uterinos por lo general no son peligrosos, pueden causar molestias y pueden llevar a complicaciones como una disminución de los glóbulos rojos (anemia), que causa fatiga, debido a la pérdida excesiva de sangre. En raras ocasiones, se necesita una transfusión debido a la pérdida de sangre.
¿En qué consiste este procedimiento?
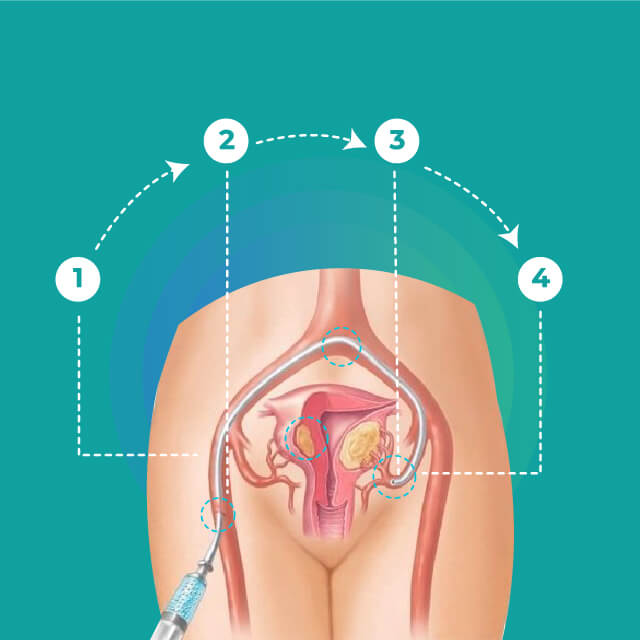
Se inyectan pequeñas partículas (agentes embólicos) en las arterias que abastecen el útero, que cortan el flujo sanguíneo a los miomas, lo que hace que estos se encojan y mueran. Esta técnica puede ser eficaz para reducir el tamaño de los miomas y aliviar los síntomas que causan.
Procedimiento mínimamente invasivo
Acceso a través de arteria femoral en la ingle o arterial radial a nivel de la muñeca
Navegación por arterias con control de rayos x, nos conducirá hasta los vasos que irrigan el mioma
Partículas de PVA obstruirán las arterias del mioma
¿Cuáles són los beneficios de este procedimiento?

El procedimiento es seguro y eficiente ya que no requiere cortes quirúrgicos.
En una sola intervención se pueden embolizar varios miomas.
Investigaciónes científicas demuestran que no hay reaparición de nuevos miomas.
Corta estancia hospitalaria y periodo de recuperación.
No se utiliza anestesia general
No requiere de transfusión sanguínea
¿Me pueden volver a aparecer los miomas luego de la embolización?
Sólo en muy raros casos reaparecen los miomas tratados mediante embolización
Estudios a medio y largo plazo demuestran que la embolización de miomas uterinos es efectiva y que la tasa de recurrencia de los mismos es baja.
¿Cuáles son los riesgos de este procedimiento?
Las investigaciones muestran que las complicaciones son menores a los tratamientos quirúrgicos con miomas (al ser un tratamiento mínimamente invasivo) y que el riesgo de transfusión se reduce sustancialmente.
Preparación para la consulta
Es probable que en tu primera consulta tengas muchas dudas acerca del tratamiento. Como las consultas pueden ser breves, es aconsejable ir bien preparado.
¿Qué puedes hacer?
Haz una lista de todos los síntomas que tienes. Menciona todos los síntomas, aunque creas que no estén relacionados.
Anota todos los medicamentos, hierbas y suplementos vitamínicos que tomas. Incluye las dosis y la frecuencia con que los tomas.
Si es posible, pídele a un familiar o a un amigo cercano que te acompañe. Es posible que recibas mucha información durante la consulta, y puede ser difícil recordar todo.
Lleva contigo una libreta o un dispositivo electrónico. Utilízalo para anotar la información importante durante tu visita.
Prepara una lista de preguntas para hacer. Coloca primero las preguntas más importantes para asegurarte de cubrir esos temas.
¿Qué exámenes debo de llevar a la consulta con el especialista?
Requisitos indispensables:
Ecografía transvaginal: En este estudio se utilizan ondas sonoras para obtener una imagen del útero a fin de confirmar el diagnóstico y mapear la cantidad, la ubicación y tamaño de los miomas.
Análisis de Laboratorio: Si tienes sangrado menstrual anormal, el especialista puede solicitar otras pruebas para investigar las posibles causas. Estas podrían incluir un hemograma completo para determinar si tienes anemia debido a la pérdida crónica de sangre y otros análisis de sangre para descartar trastornos de sangrado o problemas de tiroides.
Tiempo de Duración: Entre 5 y 10 minutos aproximadamente.
El preoperatorio cardiológico es una evaluación clínica que incluye interrogatorio y examen físico para conocer los factores de riesgo cardiovasculares del paciente y condiciones pre-existentes antes de ser intervenido quirúrgicamente. Además incluye Electrocardiograma. Tiempo de Duración: Entre 5 y 10 minutos aproximadamente.
Un dispositivo llamado transductor se colocará en su pecho, sobre el corazón. El transductor envía ondas de ultrasonido a través de su pecho hacia el corazón. Una computadora interpreta las ondas de sonido cuando rebotan hacia el transductor. Esto produce imágenes en vivo que se muestran en un monitor. No causa dolor, no es invasivo y no produce ningún daño al cuerpo. Tiempo de Duración: Entre 25 y 35 minutos aproximadamente
En este procedimiento, el médico guía un transductor tubular mucho más fino y pequeño hacia su garganta a través de la boca. Con el apoyo de un anestesiólogo evitará sentir la sonda y podrá relajarse y dormir durante el estudio. El tubo transductor se guía a través del esófago. Con el transductor detrás de su corazón, el médico puede ver mejor las estructuras cardíacas y valorar patologías que no se ven en el ecocardiograma transtorácico. Tiempo de Duración: Entre 40 y 55 minutos aproximadamente
Monitoreo Ambulatorio de Presión Arterial Método técnico no invasivo que pretende obtener una medición de la presión arterial durante un período de tiempo determinado, generalmente 24 horas, de tal forma que los datos de tensión arterial recogidos mientras el paciente vive su día habitual, puedan ser posteriormente analizados por nosotros. ¿Cómo debe prepararse para el examen? ¿Qué debo hacer cuando tenga puesto el monitor Holter (MAPA)? El monitor Holter funciona de forma automática, pero tendrá que evitar cualquier cosa que interfiera con la señal que registra. También tendrá que anotar información acerca de los síntomas que tenga. Durante las 24 horas de la prueba el paciente debe hacer su vida normal. Tiempo de Duración: 24 horas generalmente.
El estudio Holter es un dispositivo médico que monitorea durante 24 horas (o más tiempo), la actividad eléctrica del corazón (electrocardiograma durante 24 horas). ¿Cómo debe prepararse para el examen? ¿Qué debo hacer cuando tenga puesto el monitor Holter? El monitor Holter funciona de forma automática, pero tendrá que evitar cualquier cosa que interfiera con la señal que registra. Durante el tiempo de estudio debe realizar sus actividades con normalidad. En caso de que presente síntomas tendrá que anotar con hora y característica del síntoma. Tiempo de Duración: 24 horas generalmente.
La prueba de esfuerzo, también conocida como ergometría, muestra cómo se comporta el corazón durante la actividad física, suele consistir en caminar sobre una cinta o pedalear en una bicicleta fija mientras se controlan el ritmo cardíaco, la presión arterial y la respiración. Debido a que el ejercicio hace que el corazón bombee con más fuerza y más rápido, la prueba de esfuerzo puede revelar problemas con el flujo de la sangre dentro del corazón (circulación coronaria) y actividad eléctrica (arritmias). ¿Cómo prepararse para la prueba de esfuerzo? ¿Cuánto dura una prueba de esfuerzo cardíaco? La prueba de esfuerzo en general lleva alrededor de una hora, incluido el tiempo de preparación previa y posterior, así como el tiempo que requiere la prueba en sí. La prueba de ejercicio en sí misma lleva solo unos 10 a 15 minutos.
Un ecocardiograma de estrés usa la ecocardiografía transtorácica tradicional; sin embargo, el procedimiento se hace en dos tiempos, antes y después de que haya hecho ejercicio o tomado un medicamento para que su corazón lata más rápido. Esto permite que el doctor examine cómo funciona su corazón bajo estrés. ¿Cómo prepararse para un Eco Estrés? Tiempo de Duración: Entre 35 a 45 minutos aproximadamente

Preparación del paciente para un electrocardiograma, ecocardiograma, MAPA, holter, prueba de esfuerzo y eco estrés.

